厚生労働省が推進しているがん検診の対象年齢は、乳がん検診が40歳以上、子宮頸がん検診が20歳以上で、上限は設定されていません*1。高齢になっても乳がんや子宮頸がんに罹患することがあるため、何歳でも受診できるのは安心です。しかし、高齢者はがん検診を受けることで不利益が生じることがあります。本記事では、乳がんと子宮頸がんの罹患者数や検診受診率の現状、高齢者で生じうる不利益、検診の推奨年齢などの解説のほか、海外事例についても紹介します。
★こんな人に読んでほしい!
・閉経後の乳がん検診や子宮頸がん検診の必要性を知りたい方
・乳がん検診や子宮頸がん検診を何歳まで受けたほうがよいか知りたい方
・高齢者ががん検診を受けるデメリットを知りたい方
★この記事のポイント
・厚生労働省が推進する乳がん検診と子宮頸がん検診は対象年齢に上限がなく、対象年齢以上のすべての方が受診できる
・高齢者が乳がん検診と子宮頸がん検診でがんを早期発見できても、手術や薬物療法によるリスクが生じたり、不要な心理的負担・経済的負担が生じたりする可能性がある
・日本では、乳がん検診をとくに推奨する年齢は40~69歳、子宮頸がん検診をとくに推奨する年齢は20~69歳と設定されている
・多くの先進国では、公的な乳がん・子宮頸がん検診の対象年齢に上限がある
目次
日本では、乳がん検診と子宮頸がん検診の対象年齢に上限はない
日本では、厚生労働省の指針に基づき各自治体ががん検診を実施しています。乳がん検診の対象者は40歳以上の女性、子宮頸がん検診の対象者は20歳以上の女性で、いずれのがん検診も対象年齢に上限が定められていません*1。対象の年齢以上であれば、すべての年齢の方が乳がん検診と子宮頸がん検診を受けられます。
<厚生労働省の指針で定められている乳がん検診と子宮頸がん検診の内容>*1
| 種類 | 検査項目 | 対象者 | 受診間隔 |
|---|---|---|---|
| 乳がん検診 | 問診及びマンモグラフィ ※視診、触診は推奨しない | 40歳以上 | 2年に1回 |
| 子宮頸がん検診 | 問診、視診、子宮頸部の細胞診及び内診 | 20歳以上 | 2年に1回 |
高齢になっても乳がんや子宮頸がんになる? がん検診の受診状況は?
乳がんと子宮頸がんになるのは若い方だけでなく高齢者でも多い
下図は、2019年の乳がんと子宮頸がんの年齢階級別罹患率です*2,*3。乳がんの最初のピークは40代後半、子宮頸がんは30代後半から40代にかけてピークを迎えていることがわかります。女性の全がん罹患率は、80~90代にかけてゆるやかに上昇していきますが*4、乳がんと子宮頸がんは若い世代の罹患率が高く、高齢になるとピークアウトしています。
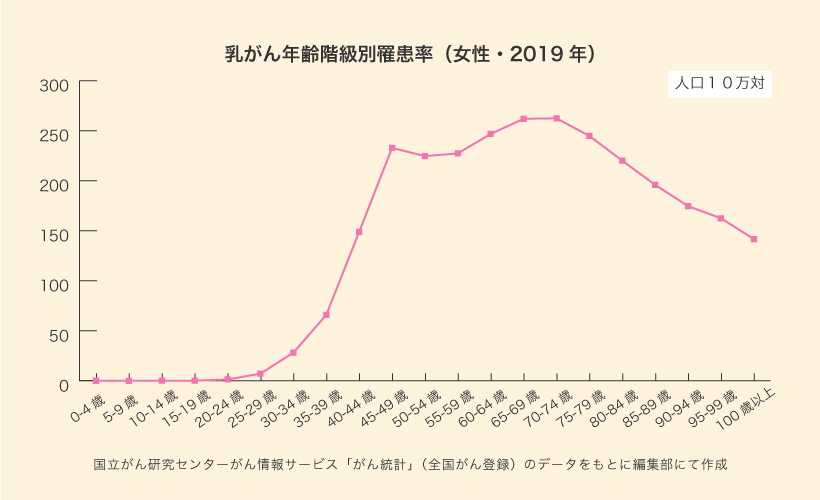
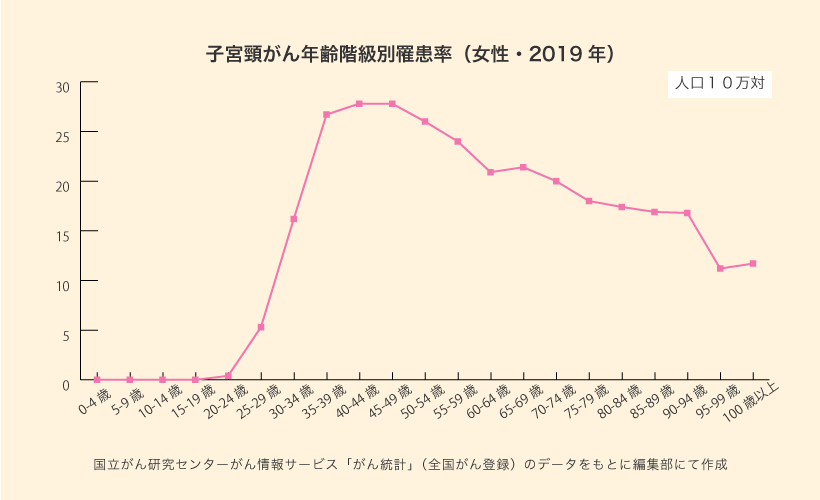
乳がんは閉経後でも罹患し、子宮頸がんは高齢になってから発症することもある
乳がんの発生や増殖には、女性ホルモンのエストロゲンが関わっています*5。閉経すると卵巣からのエストロゲンの分泌が止まりますが、その後は腎臓のすぐ上にある副腎から分泌される男性ホルモンのアンドロゲンが、エストロゲンに変換されるようになります*6。これにより、閉経前・閉経後に関わらず、乳がんになる可能性があります。
子宮頸がんは、原因の多くが性交渉によるヒトパピローマウイルス(HPV)の感染です*7。高齢になって性交渉の機会がなくなったとしても、子宮頸がんは、HPVに感染して数年から数十年の長い時間を経て発症します。この発症するまでの前がん病変の期間や子宮頸がんの早期において、自覚症状はほぼありません*8。このように、高齢になる前にHPVに感染して気づかないまま月日が経ち、高齢になって子宮頸がんを発症することがあります。
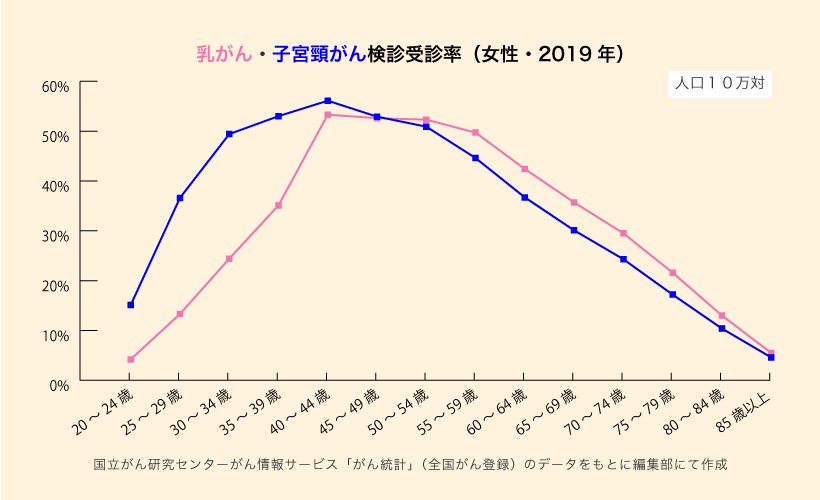
年齢別の乳がん検診・子宮頸がん検診の受診率の現状
下図は、国民生活基礎調査における2019年度の乳がん検診と子宮頸がんの年齢階級別受診率です*9。いずれのがん検診も、高齢になるほど受診率が低下していることがわかります。乳がん検診は、罹患率が2回目のピークを迎える60代後半から70代前半において受診率が3割前後と低く、乳がんの早期発見において大きな課題であると考えられます。また、子宮頸がん検診は、罹患率がピークになる30代後半から40代において受診率が5割以上を保っているものの、半数近くは受診していない状況です。
高齢者における乳がん検診と子宮頸がん検診の不利益は?
がんを早期発見できても手術や薬物療法でリスクが生じうる
一般に高齢者※1は臓器の機能が低下しており、複数の病気をすでに患っている場合も多いことから、がんを治療するときにさまざまなリスクが生じやすくなります。がんの治療として、おもに手術、放射線療法、薬物療法が行われますが、高齢者が手術を行う場合、合併症(ここでは手術が原因で別の病気になること)のリスク、術後せん妄※2になるリスクが高く、また薬物療法を行う場合、骨髄抑制(白血球減少、赤血球減少など)や粘膜障害(口内炎など)が生じやすいとされています*10。
一方で、高齢者の身体の状態は、個人差が非常に大きいものです。治療できる良好な健康状態であれば、高齢者でも非高齢者と同様に治療を受けることができ、同様の治療効果が望めると考えられています*10。「乳癌診療ガイドライン2022年版」では、80代以上であっても、手術に耐えられる健康状態であれば、非高齢者と同様に手術を行うことを基本としています。ただし、乳がんのほかに重大な病気を患っている場合や、手術のリスクをどうしても避けたい場合は、薬物療法のみを行うことを基本としています*11。また「子宮頸癌治療ガイドライン2022年版」では、前がん病変で最も進んだ状態の「CIN3」と診断された場合、高齢者であっても子宮を全摘する手術の実施を考慮するとしています。ただし、早期の子宮頸がんが見つかった場合で、高齢や合併症といった理由から手術が難しければ、放射線治療を考慮するとしています*12。
※1. 高齢者:一般的には65歳以上の人のこと*13。なお、疾患によっては高齢者の定義が異なることがある*10。
※2. 術後せん妄:手術における身体的負担などをきっかけにして起こる、錯乱・幻覚・妄想などの症状のこと。高齢者の手術後に多く、術後の回復期に生じやすい*14。
がんによる死亡より余命のほうが短ければ、余計な負担が生じる
高齢者における女性特有のがんの治療では、乳がんや子宮頸がんで死亡するまでの期間と比べて、老衰やほかのがん、あるいはがん以外の病気によるもともとの余命のほうが短いことがあります。もし余命のほうが短ければ、がん検診で乳がんや子宮頸がんを早期発見できても、不必要な心理的負担や経済的負担が生じることになり、不利益が利益を上回る可能性があります*15。
実際に、2021年度の人口動態統計のデータによると、女性のおもな死因のうち、がんは50代後半が最も多く、高齢になるほどがんの割合は小さくなり、90歳以降では老衰が最も多いことがわかりました*16。また、2020年度における女性の年齢階級別がん死亡の部位内訳では、40~50代で乳がんと子宮がん(子宮体がん・子宮頸がん)による死亡が半数近くを占めますが、高齢になるほどその割合は小さくなり、消化器系がんと肺がんの割合が大きくなるという結果でした*17。つまり高齢になるほど、乳がんと子宮頸がんによって死亡する確率よりもそのほかの病気や老衰により死亡する確率が高くなり、がんの治療等により身体的負担のみならず心理的・経済的負担が生じる可能性が高まると考えられます。
がん検診によって死亡率を下げる効果は、高齢者では確立されていない
厚生労働省が推進しているがん検診は「対象集団全体の死亡率を下げること」を目的としており*18、科学的根拠(エビデンス)のある検査方法が指針として示されています。実際に、がん検診を受診しているグループと受診していないグループに分け、それぞれのがんによる死亡率を比較して調べられています*19。このような研究は10年以上の長期間に及ぶ追跡調査となり、とくに75歳以上の後期高齢者は対象外となることがほとんどであるため*9、高齢者へのがん検診の効果は確立されていません。
乳がん検診では、40~74歳を対象にマンモグラフィを行った場合の死亡率減少効果の根拠が示されていますが、75歳以上に対する根拠は示されていません*20。また、子宮頸がん検診では、30~64歳に対して子宮頸部細胞診を実施することで、子宮頸がんの罹患率減少効果の根拠が示されており、65~69歳に対する根拠も担保できるとされていますが、70歳以上に対する根拠は示されていません*21。そのため、高齢者(とくに後期高齢者)に乳がん検診や子宮頸がん検診を行った場合、早期発見はしやすくなると考えられますが、その先の死亡率を下げる効果まで得られるかは定かではありません。
乳がん検診と子宮頸がん検診の受診に推奨年齢はある?
とくに推奨される年齢は乳がん検診40~69歳、子宮頸がん検診20~69歳
日本では、がん検診の対象年齢に上限は設定されていません。しかし、厚生労働省による最新の「がん予防重点健康教育及びがん検診実施のための指針(令和3年10月1日一部改正)」では、受診をとくに推奨する年齢として、乳がん検診は40~69歳、子宮頸がん検診は20~69歳と定められました。ただし、70歳以上の方に対しても、受診の機会を提供するよう配慮するとしています*22。
なお、「有効性評価に基づく乳がん検診ガイドライン2013年版」では、40~74歳のマンモグラフィ単独法、40~64歳のマンモグラフィと視触診の併用法の実施がともに推奨されていますが、75歳以上に対しては推奨度が示されていません*20。同様に「有効性評価に基づく子宮頸がん検診ガイドライン」では、20~69歳の子宮頸部細胞診の実施が推奨されていますが、70歳以上では示されていません*21。いずれのガイドラインも、これまでに行われた研究をもとに推奨度を設定していますが、高齢者においては対象となった研究がほとんどなく、効果がわかっていないことから、推奨度が定められていません(「がん検診によって死亡率を下げる効果は、高齢者では確立されていない」参照)。
海外の乳がん検診と子宮頸がん検診の推奨年齢も参考にしよう
下表は、海外の国々における公的ながん検診の対象年齢をまとめたものです。
<がん検診の対象年齢の国際比較*23-31>
| 乳がん検診 (マンモグラフィ) | 子宮頸がん検診 (子宮頸部細胞診) | |
|---|---|---|
| オーストラリア | 50-74歳 | 25-74歳 |
| デンマーク | 50-69歳 | 23-64歳 |
| 韓国 | 40歳以上 上限なし | 20歳以上 上限なし |
| ニュージーランド | 45-69歳 | 25-69歳 |
| イギリス | 50-70歳 | 25-64歳 |
| アメリカ | 50-74歳 | 21-65歳 |
| スウェーデン | 40歳以上 上限なし | 21-65歳 |
上記を見てわかる通り、多くの先進国ではがん検診の対象年齢に上限を設けています*15。日本では対象年齢に上限は設けられていませんが、海外の動向を踏まえて議論されており、厚生労働省が「とくに推奨する年齢」の指針を示したのはその流れの一環と言えるでしょう(「とくに推奨される年齢は乳がん検診40~69歳、子宮頸がん検診20~69歳」参照)。今後、日本においても対象年齢に上限が設定されるときが訪れるかもしれません。
これまでのがん検診受診歴も踏まえ、何歳まで受けるかを判断しよう
乳がんと子宮頸がんは、若い方だけでなく、高齢になってもかかる病気です。とくに、これまで長い間、乳がん検診と子宮頸がん検診を受けていない方は、検診でがんが発見される確率が高まることがわかっています。「平成28年度地域保健・健康増進事業報告」によると、乳がん検診または子宮頸がん検診を過去3年間受診していなかった方は、受診していた方と比べて、がん発見率が高いという結果でした。とくに子宮頸がんの発見率は75歳以上で急増しており、乳がんは60歳以上から高齢になるほど増加する傾向がみられました*32。
高齢者であっても、がん検診を受診することでがんを早期発見しやすくなります。しかし一方で、「高齢者が乳がん検診や子宮頸がん検診を受ける不利益は?」でも解説したとおり、不利益が生じることがあります。これらの不利益を理解し、推奨年齢も参考にして、何歳まで受けるかを判断するとよいでしょう。また、かかりつけ医がいる場合は、身体の状態を踏まえて考えてくれるため、受診時に相談してみるようにしましょう。
参考資料
*1.厚生労働省 がん検診
*2.国立がん研究センター がん情報サービス がん統計 乳房
*3.国立がん研究センター がん情報サービス がん統計 子宮頸部
*4.国立がん研究センター がん情報サービス がん統計 全がん
*5.日本乳癌学会 乳癌診療ガイドライン2022年版 総説3 生理・生殖に関する因子と乳癌発症リスクとの関連
*6.日本乳癌学会 患者さんのための乳癌診療ガイドライン2023年版 Q16. 乳がん治療に使われる薬剤にはどのようなものがありますか
*7.日本産婦人科学会 子宮頸がん
*8.国立がん研究センター がん情報サービス 子宮頸がん検診について
*9.e-Stat 国民生活基礎調査 令和元年国民生活基礎調査 健康 全国編 世帯人員(20歳以上)、がん検診受診状況・性・年齢(5歳階級)・教育別
*10.日本がんサポーティブケア学会、厚生労働科学研究費補助金 がん対策推進総合研究事業「高齢者がん診療指針策定に必要な基盤整備に関する研究」、高齢者がん医療協議会(コンソーシアム) 「高齢者がん医療Q&A 総論」2020年
*11.日本乳癌学会 乳癌診療ガイドライン2022年版 外科療法
*12.日本婦人科腫瘍学会 子宮頸癌治療ガイドライン2022年版
*13.厚生労働省 e-ヘルスネット 高齢者
*14.長寿科学振興財団 健康長寿ネット 術後せん妄
*15.角田博子「対策型乳がん検診に於ける対象年齢の上限について」日本乳癌検診学会誌 2017; 26(1)
*16.厚生労働省「令和3年(2021)人口動態統計月報年計(概数)の概況」
*17.がん研究振興財団「がんの統計2022」
*18.国立がん研究センター がん情報サービス がん検診について
*19.国立がん研究センター中央病院 化学的根拠に基づくがん検診
*20.国立がん研究センター がん予防・検診研究センター「有効性評価に基づく乳がん検診ガイドライン2013年度版」
*21.国立がん研究センター 社会と健康研究センター「有効性評価に基づく子宮頸がん検診ガイドライン更新版」2020年
*22.厚生労働省「がん予防重点健康教育及びがん検診実施のための指針(令和3年10月1日一部改正)」
*23.Australian Government BreastScreen Australia Program
*24.Australian Government National Cervical Screening Program
*25.Danish Cancer Society Cancer prevention
*26.National Cancer Center Korea National Cancer Screening Program
*27.New Zealand Government Time to Screen
*28.NHS UK NHS screening
*29.U.S. Preventive Services TASK FORCE Breast Cancer: Screening
*30.U.S. Preventive Services TASK FORCE Cervical Cancer: Screening
*31.Swedish Cancer Institute, Cancer Screening
*32.厚生労働省健康局がん・疾病対策課「がん検診の現状について」2018年








