大腸がんはすべてのがんの中で最も罹患数の多いがんで死亡者数も多いことから*1、身近に潜む危険な病気と言えます。この記事では、大腸がんの初期症状について紹介し、大腸がんになりやすい人の特徴や、早期発見するための大腸がん検診の重要性についても解説します。
★こんな人に読んでほしい!
・大腸がんを早期発見したい方
・便秘や下痢、おならの回数が増えており、大腸がんの可能性を知りたい方
・家族や親戚に大腸がんがいる方
★この記事のポイント
・大腸がんは死亡数の多い病気のひとつだが、早期発見で治癒が目指せる
・大腸がんの初期症状はほとんどないため、定期的な大腸がん検診の受診が重要である
・大腸がんは進行すると、下血(げけつ)や血便、便秘と下痢の繰り返し、腹痛などの症状がみられる
・大腸がんの早期発見のために、40歳を過ぎたら便潜血検査(便潜血検査2日法)を受診し、大腸内視鏡検査の受診も検討しよう
大腸がんを早期発見するために
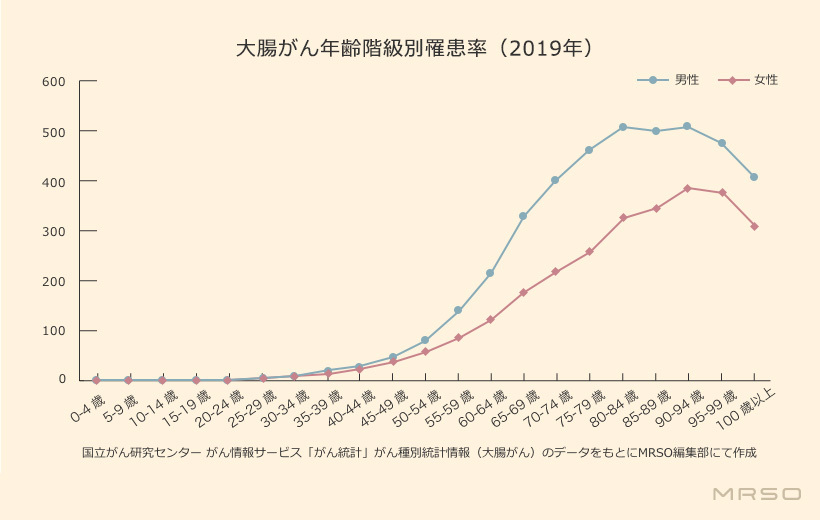
大腸がんの罹患数は最も多く、40歳以上で増加する
大腸は食べ物の水分を吸収して便を作る臓器で、自身から見て腹部の右下から時計回りにおなかのなかを一周し、肛門につながるように位置しています*2,*3。大腸がんとは、大腸の粘膜に発生するがんで、罹患数はすべてのがんの中で最も多く、生涯で男性の10人に1人、女性の13人に1人が罹患すると推定されています(2020年のデータに基づく)*1。また、死亡数は肺がんに次いで第2位であり(2022年のデータ)*1、大腸がんは身近に潜む危険な病気のひとつと言えます。
下図は、大腸がんの年齢階級別罹患率のデータです。大腸がんは20代や30代ではほとんど見られませんが、40歳を超えたあたりから増え始め、中高年に多く認められるのが特徴です*4。
大腸がんはポリープの発見で予防できる
大腸がんの95%は、良性の大腸ポリープ(線種性ポリープ)が徐々にがん化して悪性になることで発生すると推定されています*5。大腸ポリープとは、大腸の粘膜に丸く出っ張った球状のもので、多くは健康に影響を及ぼすものではありません。しかし、なかには大腸がんになる可能性のあるポリープがあり、このようなポリープを早期発見して切除することが、大腸がんの予防では重要です*6。実際に、大腸内視鏡(大腸カメラ)検査による大腸がん検診とポリープ切除術を行うことで、大腸がんの罹患率が76~90%低下したと報告されています*7。
大腸がんは早期発見・早期治療で治癒が目指せる
大腸がんは早期に見つかるほど、治癒が目指せるがんです。大腸がんのステージ別(進行期別)の5年生存率(2015年/ネット・サバイバル※)は、ステージIの患者で92.3%と高い値ですが、ステージIIでは86.1%、ステージIIIは76.0%と徐々に低下し、ステージIVでは18.4%と激減することから*8、大腸がんはできるだけ早期に見つけることが大切です。
※ネット・サバイバル:大腸がんと診断された方が5年後に生存している割合のうち、「がんのみが死因となる状況」を仮定して算出された数値。「2014-2015年5年生存率」以降、「相対生存率」に代わり採用されている。
チェックしておきたい大腸がんの初期症状
大腸がんの初期症状はほとんどないため、定期的ながん検診が重要
大腸がんの初期は自覚症状がほとんどありません*2。症状が見られて大腸がんが発見された場合の早期がんの割合は約10%と言われており*9、症状が出てからではすでに進行していることが多いと考えられます。
したがって、大腸がんの早期発見においては、何も症状がなかったとしても、がん検診や人間ドックを定期的に受診することが大切です。実際に、症状がない受診者777名に便潜血検査と大腸内視鏡(大腸カメラ)検査を行った研究では、4名に大腸がんが見つかり、234名にがん化する可能性のあるポリープが見つかったと報告されています*10。検査の詳細については、「大腸がんの早期発見のために、受診しておきたい検査」でご紹介しています。
大腸がんは進行すると、血便や便秘・下痢、腹痛などが生じる
大腸がんは進行すると、血便や便秘・下痢、腹痛などの自覚症状が現れます。下図のようにがんの部位によって症状の現れ方が異なるのが特徴です*11。一般に盲腸や右側の結腸では、便の状態がまだ液体であるために目立たない症状が多く*12、肛門に近い左側の結腸や直腸では症状が現れやすいです*13。
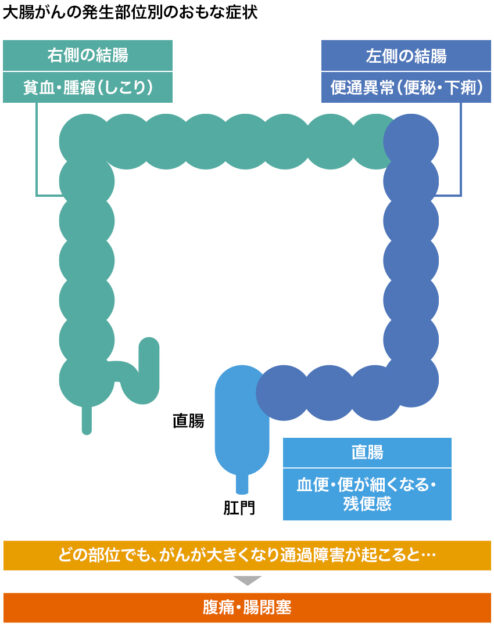
日本人では、結腸の末端部分を指す「S状結腸」と直腸にがんができやすいため*3、便通異常や血便、残便感などの症状に注意が必要と考えられます。また、大腸がんの前段階として大腸ポリープができたとしても、小さいサイズではほとんど症状が見られませんが、大きいサイズになったり肛門の近くにできたりすると、腸閉塞や血便などがみられることがあります*14。実際に、大腸がん患者が病院に受診するきっかけとなった症状は、下血(げけつ/肛門から血液が出ることの総称)が最も多く、次いで腹痛、便通異常であり、大腸ポリープが見つかった患者でも下血が最も多かったと報告されています*9。
なお、おならの回数が増える、においがくさくなるなどの症状は、大腸がんの一般的な症状として明確な根拠はありません。医療施設によって見解はさまざまで、大腸がんの影響による消化機能低下や腸内環境の悪化からおならが増える・くさくなると考察しているところもあれば、腫瘍によって腸がふさがれておならが出にくくなるとしているところもあります。また、おならの増加やにおいが強くなるのは、大腸がんが原因とは限りません。明らかにおならが変化したと気になる方は、近隣の消化器内科を受診しましょう。
大腸がんで血便や便秘・下痢、腹痛の症状が現れるのはなぜ?
大腸がんの症状は、それ自体から起こるのではなく、大きくなった腫瘍がまわりに影響を及ぼして症状を引き起こします。たとえば、下血や血便は、大腸がんのそばを便が通過する時に、大腸がんの表面をこすることで起こると考えられています。便秘や便が細くなるといった症状は、大腸がんの発生で腸管内が狭まり、便が通りにくくなることで起こります。また、残便感は、便が排泄されたあとも、腫瘍の存在で便意を感じることにより生じます。一方、下痢は滞った便を通過させようと、腸液がたくさん分泌されることで生じると考えられています。腹痛は、腫瘍によって便の通りが妨げられ詰まるために生じます*12。
症状だけで大腸がんを特定するのは難しい
大腸がんの症状は、ほかの病気でも見られるようなものが多いです。たとえば、最も頻度が高い下血や血便は痔でも見られるほか、「結腸憩室出血」や「直腸静脈瘤」といったより緊急性の高い病気の可能性もあります*2,15。また、便秘と下痢を繰り返す場合は、大腸がん以外に過敏性腸症候群の可能性も考えられます。
便秘や下痢、腹痛の症状であれば、食事の影響や感染性胃腸炎などでも起こり得ますが、これらの原因に心当たりがなく、いつもはみられない症状が続くようであれば、早めに近くの医療施設を受診するようにしましょう。
大腸がんになりやすい人とは?
下記に当てはまる方は、大腸がんになるリスクが高いことが知られています*16。
・年齢が50歳以上の方
・家族や親戚に大腸がんがいる方
・高カロリー摂取者、肥満の方
・赤身肉や加工肉をよく食べる方
・アルコールを多く飲む方
・喫煙している方
大腸がんは、年齢や遺伝性のほか、生活習慣との関わりも強いことが特徴です。大腸がんを予防するためには、過度な飲酒や喫煙は控えることが大切です。また、年齢が50歳以上の方や家族に大腸がんがいる方であっても、適度な運動習慣をつけることで効果的に予防できることがわかっています*14。
大腸がんのうち「遺伝性大腸がん」は約5%、近親者に大腸がんが多いものの遺伝子異常との関連が明らかでない「家族性大腸がん(家族集積性大腸がん)」は約20~30%を占めるとされています*17。代表的な遺伝性大腸がんや、遺伝する確率などについては以下で解説しています。
大腸がんの早期発見のために、受診しておきたい検査
40歳以上の方は、毎年便潜血検査(便潜血検査2日法)を受診しよう
大腸がんは、症状が出てから発見されてもすでに進行期であることが多く、早期発見のためには定期的な大腸がん検診が重要です。
大腸がん検診は、厚生労働省が推奨するがん検診のひとつで、40歳以上の人を対象に年1回の実施が指針として示されています。全国の自治体で実施されているほか、対象年齢の方は職場の健康診断に組み込まれているかオプションとして付加できることが多いです。検査項目は、問診・便潜血検査(便潜血検査2日法)です*18。便潜血検査とは、便の一部を採取して便の中に混じった血液を検出する検査です。精度を高めるために、2日間分の便を採取する方法(2日法)が一般的です。便潜血検査の流れやよくある質問は以下で詳しく解説しています。
自治体が行う大腸がん検診の例として、東京都世田谷区の事例を紹介します。費用は200円と、自己負担を抑えて受診できるのが特徴です。
世田谷区の大腸がん検診の種類・費用(例) *19
| 種類 | 検査項目 | 対象者 | 受診間隔 | 費用 |
|---|---|---|---|---|
| 大腸がん | 便潜血検査 | 40歳以上 | 年1回 | 200円 |
世田谷区のがん検診の情報は、こちらのページで詳しく解説しています。
また、マーソでは、都道府県・県庁所在地・政令指定都市・その他人口の多い主要都市など各自治体別に健康データやがん検診に関する情報をまとめています。お住まいの自治体がどのような取り組みを行っているのか、下記から確認してみましょう。
40歳以上の方は、大腸内視鏡(大腸カメラ)検査の受診も検討しよう
大腸がんのほとんどは、大腸ポリープのがん化によるものであると「大腸がんはポリープの発見で予防できる」でご紹介しました。大腸ポリープは、大腸がん検診で行われる便潜血検査(便潜血検査2日法)だけ行っても見逃す可能性が高いです。これは、サイズの小さいポリープの段階では便に血液が混ざらないことがあるためです。便潜血検査が陰性だった方でも、40歳を過ぎたら大腸内視鏡(大腸カメラ)検査を受診するのがおすすめです。大腸内視鏡検査の流れや、メリット・デメリット、おすすめの医療施設の選び方などについて以下の記事で詳しく解説しています。
注腸検査(注腸造影検査)や大腸CT検査(CTコロノグラフィ)の選択肢もある
そのほかに大腸がんを調べる検査として、注腸検査(注腸造影検査)や大腸CT検査(CTコロノグラフィ)、腫瘍マーカー検査などがあります。注腸検査(注腸造影検査)とは、肛門から空気と造影剤(バリウムなど)を大腸へ流し込みX腺で撮影する検査です。大腸CT検査(CTコロノグラフィ)とは、大腸を炭酸ガスでふくらませてからCT検査を行い、撮影したデータから3D画像を作成する検査です。腫瘍マーカー検査は、血液検査で行われる簡易的な検査です。なかでも大腸CT検査は、下剤の服用が不要なことや、内視鏡検査に匹敵する情報が得られることから、近年注目されています。
各検査の費用や検査時間など、詳細は以下で解説しています。
リスクが高い方に…全身のがんを調べられるPET検査もおすすめ
PET検査は、ほぼ全身のがんを調べるのに優れた検査です。全身のがんが気になる50歳以上の方、がんの罹患リスクが高い方、各がんの検査を一度で済ませたい方などに向いています。PET検査で得られる画像では、がんの発見だけでなく、がんの大きさや進行の程度も含めて可視化できます。
また、PET検査で見つけやすいがんと見つけにくいがんがありますが、大腸がんは見つけやすいがんのひとつです。PET検査は大腸がんに加え、下記のがんの発見に向いています。
【PET検査に向いているがん】
甲状腺がん、頭頸部がん(咽頭がん、口腔がん、頸部リンパのがん等)、肺がん、乳がん、膵臓がん、大腸がん、卵巣がん、子宮体がん、悪性リンパ腫 等
下記記事では、PET検査のメリット・デメリットや費用などの解説のほか、体験談もご紹介しています。気になる方はご覧ください。
参考資料
*1.国立がん研究センター がん情報サービス がん統計 最新がん統計
*2.国立がん研究センター がん情報サービス 大腸がん(結腸がん・直腸がん)について
*3.国立がん研究センター中央病院 大腸がんとは
*4.国立がん研究センター がん情報サービス がん統計 大腸
*5.Tomasz Sawicki, et al. A Review of Colorectal Cancer in Terms of Epidemiology, Risk Factors, Development, Symptoms and Diagnosis. Cancers, 2021; 13(9)
*6.日本消化器内視鏡学会「大腸にポリープがあると言われました。取らなくてもいいのでしょうか?」
*7.Sidney J, et al. Prevention of Colorectal Cancer by Colonoscopic Polypectomy. The New England Journal of Medicine, 1993; 329(27)
*8.国立がん研究センター がん情報サービス がん統計 院内がん登録生存率集計結果閲覧システム
*9.稲葉征四郎ほか「主訴および便潜血反応からみた大腸ポリープと大腸癌について」医療 1992; 46(6)
*10.石田由紀ほか「症状のない人間ドック受診者に対する全大腸内視鏡検査の意義」日本消化器集団検診学会雑誌 1998; 36(1)
*11.国立がん研究センター東病院 大腸がんについて
*12.国立がん研究センター中央病院 大腸がんの症状について
*13.キャンサーネットジャパン もっと知ってほしい大腸がんのこと 2022年版
*14.日本消化器病学会「患者さんとご家族のための大腸ポリープガイド2023」
*15.瓜田純久「シリーズ:内科医に必要な救急医療 吐血・下血」日本内科学会雑誌 2011; 100(1)
*16.日本消化器病学会 大腸ポリープ診療ガイドライン2020
*17.日本大腸肛門病学会 遺伝性大腸がん「Q1.家族に大腸がんが多いのですが、遺伝性でしょうか?」
*18.厚生労働省 がん検診
*19.東京都世田谷区 大腸がん検診