会社や自治体の子宮頸がん検診の結果に「再検査」「要精密検査」の文字があったら、驚きや不安を感じるかもしれません。結果報告書に並ぶ「NILM」「ASC-US」などの用語の意味がよくわからないという方も多いと思います。子宮頸がん検診で引っかかる確率、結果の見方などを紹介します。
★こんな人に読んでほしい!
・これから子宮頸がん検診を受診する予定の方
・子宮頸がん検診の結果を受け取り、結果の見方を知りたい方
・子宮頸がん検診の結果が要精密検査となり不安を感じている方
★この記事のポイント
・子宮頸がん罹患率は20代後半~30代に急増し、40歳前後にピークを迎える
・子宮頸がん検診で、精密検査が必要とされる人の割合(要精検率)は2.1%
・細胞診の結果がNILM、ASC-US(再検査後、陽性の場合を除く)のほかは要精密検査
・精密検査の指示があっても、子宮頸がんと確定したわけではない
・子宮頸がん検診によるスクリーニングで早期発見・早期治療が大切
目次
子宮頸がんとは
子宮頸がんは20~30歳代の若い女性に増えている
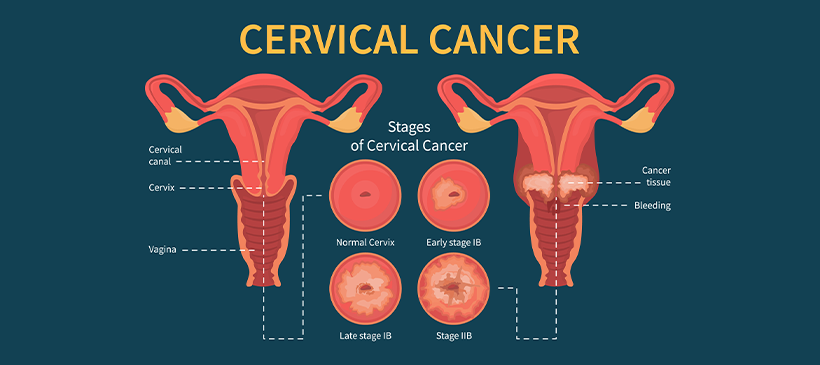
子宮頸部(子宮入り口付近で膣につながる管状の部分)に生じるがんを子宮頸がんといいます。子宮頸がんは子宮がんのうち約7割を占めています*1。国立がん研究センターの統計によれば、日本での子宮頸がん罹患率は20代後半から急増し、30代後半から40代にかけてピークを迎えます*2。子宮頸がんは通常、初期症状がほとんどありません。
子宮頸がんの原因は、HPV感染がほとんど
子宮頸がんの95%以上は、ヒトパピローマウイルス(HPV)への感染が原因であることがわかっています*3。このウイルスは性的接触により子宮頸部に感染するため、性交渉の経験がある女性の50~80%は、生涯に一度は感染機会があるといわれています*1。
HPVに感染した方でも、90%は免疫の力によりウイルスは自然排除されます。しかし、10%の方はHPV感染が長期間持続し、このうち自然治癒しない一部の人は、異形成とよばれる前がん病変を経て、数年~数十年をかけて子宮頸がんに進行します*1。がん検診を受診しないと、自覚がないまま前がん病変から、上皮内がん(子宮頸部の表面だけにあるがん)、浸潤がん(周囲の組織に入り込むがん)に進行することがあります*1。
子宮頸がん検診で引っかかっても、がんと確定したわけではない
子宮頸がん検診について
子宮頸がん検診は、厚生労働省の指針により、20歳以上を対象に2年に1回の受診、検査項目は問診・視診・内診・子宮頸部細胞診が推奨されています*4。ほとんどの自治体でこの指針に沿った子宮頸がん検診が実施されています。
企業が実施する健康診断のオプション検査、自由診療での単体の子宮頸がんの検査や婦人科検診、レディースドックなどに組み込まれている子宮頸がんの検査では、子宮頸部細胞診に加えて経腟超音波(エコー)検査(以降、経腟エコー検査と表記)や、HPVの感染の有無を調べるHPV検査がセットになっていることもあります。
子宮頸がん検診で異常が見られた場合は、後日精密検査が行われます。
子宮頸がん検診で引っかかる確率はどのくらいか
以下の表は、市区町村が実施したがん検診の2018年度のデータ*5です。対象は、20~74歳の受診者です。
| 受診者数 | 要精検率 | 精検受診率 | 陽性反応的中率 | がん発見率 |
|---|---|---|---|---|
| 3,992,000人 | 2.1% | 75.5% | 1.31% | 0.03% |
※対象は20~74歳の子宮頸がん検診受診者
子宮頸がん検診において、精密検査が必要とされた人の割合(要精検率)は2.1%、そのうち精密検査を受診した人の割合(精検受診率)は75.5%です。精密検査を経て、子宮頸がんだった人の割合(陽性反応的中度)は1.31%という結果です。表の精検受診率にある通り、精密検査を受診しない方も一定数いますが、必ず受けるようにしましょう。
精密検査の指示があっても、がんと確定したわけではありません。その後の検査で病気かどうかを明らかにして、早めに治療を始めることが大切です。
子宮頸がんの自然史
子宮頸がんにはHPVの感染が大きく関わっています。HPVの作用による細胞の異常は、軽い異形成(軽度前がん病変)が起こり、その中の一部は、さらに強い異形成(高度前がん病変)に進行します。こうした異常を、子宮頸部上皮内腫瘍(Cervical Intraepithelial Neoplasia)、略してCINと呼びます。
子宮頸がんの前がん病変は、病変の進行段階によって軽度異形成(CIN1)、中等度異形成(CIN2)、高度異形成・上皮内がん(CIN3)に分類されます。以下は、東京大学医学部産婦人科が2012年にまとめた、子宮頸部上皮内病変の自然史(なんらかの措置を加えない状態で推移する疾病の経過)です*6。
【軽度異形成(CIN1)の進展と消退】
・5年進展率:高度異形成・上皮内がん(CIN3)5~14%
・2年消退率:正常上皮59~75%
【中等度異形成(CIN2)の進展と消退】
・5年進展率:高度異形成・上皮内がん(CIN3)17~26%
・2年消退率:軽度異形成(CIN1)52~64%
【高度異形成・上皮内がん(CIN3)の進展と消退】
・2年進展率:湿潤がん30%
・2年消退率:軽度異形成(CIN1)19%
このように、軽度異形成(CIN1)の多くはがん化せず、自然に正常上皮に戻っていきます。また、中等度異形成(CIN2)でも、経過観察中に軽度異形成(CIN1)や正常上皮へと消退していくこともあります。一方で、高度異形成・上皮内がん(CIN3)は消退よりも湿潤がんに進展する可能性が高いと考えられます*6。
子宮頸がん検診の結果の見方
ベセスダシステム(べセスダ分類)と必要な検査
子宮頸がん検診で実施される子宮頸部細胞診では、国際的に使われている「ベセスダシステム(ベセスダ分類)」が2008年から日本国内においても病変の区別に用いられています*7。この分類により、異常の程度をより正確に伝えることができると考えられています。
| 略語表記 | 細胞 | 細胞診の結果 | 結果の説明 | 必要な検査 |
|---|---|---|---|---|
| NILM (ニルム) |
扁平上皮系 | 陰性 | 正常または正常範囲内の所見 | 定期検査 |
| ASC-US (アスカス) |
意義不明な異形扁平上皮細胞 | 異形成とは言い切れないが細胞に変化がみられる(良性悪性の区別ができない) | 要精密検査(HPV検査もしくは6ヶ月以内の子宮頸部細胞診) | |
| ASC-H (アスクエイチ) |
HSILを除外できない異形扁平上皮細胞 | 異形成がみられ、HSILの可能性が疑われる | 要精密検査(コルポスコピー、生検) | |
| LSIL (ローシル) |
軽度扁平上皮内病変 | 細胞がHPV感染し傷ついた状態、軽度異形成(CIN1)がみられる | ||
| HSIL (ハイシル) |
高度扁平上皮内病変 | 細胞がHPV感染し傷ついた状態、中等度異形成(CIN2)、高度異形成・上皮内がん(CIN3)の可能性が疑われる | ||
| SCC | 扁平上皮がん | 扁平上皮がんが疑われる | ||
| AGC | 腺細胞系 | 異型腺細胞 | 腺に異型はあるが、上皮内腺がん(AIS)とするには異形が弱い、あるいは腺がんが疑われる | 要精密検査(コルポスコピー、生検) |
| AIS | 上皮内腺がん | 間質浸潤を欠く内頸部腺がん(腺がんの前がん病変) | ||
| Adenocarcinoma | 腺がん | 浸潤腺がん(進行した腺がん) | ||
| other malig. | その他 | その他の悪性腫瘍 | その他の悪性腫瘍が疑われる | 要精密検査(病変検索) |
子宮頸がんの組織型(がんの特徴ごとの分類)は、扁平上皮系と腺細胞系に大きく分けられます。子宮頸がん全体のうち、扁平上皮がんが約75%、腺がんが約23%を占めます*8。扁平上皮がんには前がん病変が存在し、軽度異形成(CIN1)、中等度異形成(CIN2)、高度異形成(CIN3)と段階が進みます。扁平上皮がんでは高度異形成(CIN3)と上皮内がん(CIN3)を前がん病変としており、腺がんでは上皮内腺がんを前がん病変としています*9。
扁平上皮がんの前がん病変は、ベセスダシステムでは扁平上皮内病変(Squamous Intraepitherial Lesion:略して「SIL」)と併記されています。上記表の太字の通り、軽度異形成(CIN1)は「軽度扁平上皮内病変(LSIL)」に、中等度異形成(CIN2)と高度異形成(CIN3)・上皮内がん(CIN3)は「高度扁平上皮内病変(HSIL)」にそれぞれ分類され、精密検査を実施すべきタイミングが明確化されています。子宮頸部細胞診の検査結果がNILM、ASC-US(再検査後、陽性の場合を除く)のほかは精密検査が必要です。子宮頸部細胞診はスクリーニング検査のため、精密検査を経て確定診断となります。
要精密検査となった場合は、必ず精密検査を受けよう
子宮頸がん検診では、前がん病変と子宮頸がんを発見することができます*1。子宮頸がん検診の検査の結果が「要精密検査(がんの疑いあり)」などとなった場合は、必ず精密検査を受けましょう。
要精密検査の場合は、専門の施設でコルポスコピー診と組織診(生検)を行います*1。コルポスコピーという拡大鏡で病変部の観察を行いながら、その部分の組織を採取して病理的な検査をすることで、より正確な診断が可能です。
精密検査の結果、軽度異形成(CIN1)と診断された場合は、進展を見逃さないように経過を観察し、中等度異形成(CIN2)で高度異形成(CIN3)に進む可能性が高い場合は治療を選択することも考慮されます。高度異形成・上皮内がん(CIN3)の場合は、基本的には治療が必要です*6。
子宮頸がんの検査方法について
子宮頸がん検診の検査内容
厚生労働省が定めるがん検診の内容は、問診、視診、内診および子宮頸部細胞診です*4。2020年国立がん研究センターが公表した「有効性に基づく子宮頸がん検診ガイドライン更新版」では、子宮頸がん細胞診単独法以外に、HPV検査単独法と細胞診・HPV検査併用法においても子宮頸部浸潤がん罹患率減少効果を示す証拠があると評価されています*10。この項では厚生労働省の指針の内容に加えてHPV検査についても解説します。
問診・視診・内診
・問診:直近の月経状況(生理開始日、日数、生理周期など)、妊娠・出産経験の有無、不正性器出血などの症状の有無、過去の検診受診歴などを確認します。
・視診:クスコという腟を広げる器具を挿入して、子宮頸部を確認します。
・内診:指を腟の中に入れ、反対の手でお腹を押し、子宮や卵巣の大きさを確認します。
子宮頸部細胞診
子宮頸部細胞診では、子宮頸部にあたる「子宮の入り口部分」をヘラやブラシ、綿棒などでこすって細胞を採取し、異常な細胞を顕微鏡で調べます。子宮頸部細胞診は、子宮頸がんの検査で最も一般的に行われる検査で、子宮頸がんの死亡率の減少が科学的に認められている検査方法でもあります*11。この検査で異常が見られると再検査もしくは精密検査を行う必要があります。
子宮頸がん検診の細胞診には下記2種類の検査方法があります*10,*12。
・従来法(直接塗沫法)
従来法は採取した細胞を直接スライドガラスに塗りつけて検体標本を作製する方法です。細胞の採取やスライドガラスに塗る際、採取医の技術によって細胞量の差が出ることで検査の精度管理への影響が指摘されています。
・液状化検体法(Liquid Based Cytology:LBC法)
液状化検体法は採取した細胞を固定保存液に回収し、専用の医療機器を用いて検体標本を作製する方法です。空気乾燥などによる細胞の変性を防止でき、細胞検体の保存が可能となることで追加検査にも対応できるなどのメリットがあります。また採取した細胞を固定保存液に回収してからスライドガラスに塗るため、均一かつ細胞の重なりがない標本作製が可能となることから精度管理に有用とされています。
液状化検体法の子宮頸がん死亡率減少効果については、まだ確実な証拠はないものの、従来法を上回ると結論した研究が複数あり*11、すでに子宮がん検診で液状化検体法を導入している自治体もあります。
HPV検査
HPV検査は、子宮頸がんの原因であるHPVの感染の有無を調べる検査です。子宮頸部細胞診と同様、クスコを挿入して膣を広げ、子宮の入り口を専用のブラシや綿棒でこすり、細胞を採取して感染の有無を調べます。HPV検査には子宮頸部浸潤がんの罹患率減少効果を示すエビデンスがあります*10。
感度が高く、将来のリスクも予測可能なHPV検査の導入が各自治体で検討されており、すでに特定の年齢に対してHPV検査を施行している自治体もあります。自由診療では婦人科検診やレディースドックでセットになっていることもあります。
子宮頸がんは、がん検診によるスクリーニングで早期発見・早期治療が大切
子宮頸がんは、原因であるHPVに感染しないことによって予防する「一次予防」と、がん検診によるスクリーニングでがんを早期発見・早期治療することで予防する「二次予防」が大切です*1。一次予防は、HPVワクチンの接種を指します。HPVワクチンは2013年以降、積極的な推奨が差し控えられていましたが、2022年4月から積極推奨となり、公費負担が再開しました。定期予防接種(公費負担)の対象者は小学校6年から高校1年相当の女子です*13。HPVワクチンを接種していない世代※は、二次予防が非常に重要です。子宮頸がんは基本的に症状がないため、子宮頸がん検診がほぼ唯一の子宮頸がん発見の機会です。
20歳を過ぎると定期的な子宮頸がん検診の受診が推奨されます。お住まいの自治体から2年に1回検診の案内が届いたり、企業が実施する定期健康診断において希望者は付加できたりする場合があります。こうしたタイミングを利用して子宮頸がん検診を受けましょう。
※HPVワクチンを接種していない世代:1997年4月2日~2007年4月1日生まれの女性でHPVワクチンの接種を逃している方には、「キャッチアップ接種」として公費負担による接種を受けることができる*14。
子宮頸がん検診の注意点
以下は一般的な子宮頸がんの検査の際の注意事項です。
・生理中は避ける
・検査予定の2~3日前は性交渉を控える
・前日から風呂やビデなどでの膣洗浄を控える
など
いずれも子宮頸がんの検査の妨げとなる可能性があります。注意事項は検査方法や医療施設により若干異なりますので、受診予定の医療施設の指示に従いましょう。
参考資料
*1.日本産科婦人科学会 子宮頸がん
*2.国立がん研究センター がん情報サービス がん統計 子宮頸部
*3.日本産科婦人科学会 子宮頸がんとHPVワクチンに関する正しい理解のために
*4.厚生労働省 がん検診
*5.国立がん研究センター がん情報サービス 全国がん検診実施状況データブック
*6.川名敬(2012)「CINの経過観察と治療の判断」日本産科婦人科学会雑誌 第64巻 第9号
*7.日本産婦人科医会「Ⅳ.ベセスダシステム 2001 準拠子宮頸部細胞診報告様式の実際」 がん部会 小冊子「ベセスダシステム2001準拠子宮頸部細胞診報告様式の理解のために」より(2008.11)
*8.日本婦人科腫瘍学会 子宮頸がん
*9.国立がん研究センター がん情報サービス 子宮頸がん
*10.国立がん研究センター 社会と健康研究センター 「有効性評価に基づく子宮頸がん検診ガイドライン更新版」(2020年)
*11.日本産科婦人科学会、日本産婦人科医会「婦人科診療ガイドライン 婦人科外来編2020」
*12.松並平晋、細根勝(2016)「細胞診検査を取り巻く環境変化―べセスダシステムと液状化検体細胞診(LBC)―」モダンメディア 第62巻 12号
*13.厚生労働省「小学校6年~高校1年相当の女の子と保護者の方へ大切なお知らせ(詳細版)」(2023年3月改訂版)
*14.厚生労働省 ヒトパピローマウイルス(HPV)ワクチンの接種を逃した方へ~キャッチアップ接種のご案内~