特定健診(特定健康診査)や健康診断、人間ドックの検査項目には、血液検査が含まれています。血液検査では糖尿病やがんなどの生活習慣病を始めとした、さまざまな病気のリスクを知ることができます。この記事では特定健診・健康診断・人間ドックでそれぞれカバーされる血液検査の項目比較、各検査項目でわかる病気、オプションでの血液検査の種類などを解説します。
★こんな人に読んでほしい!
・血液検査で何がわかるのか知りたい方
・これから受ける健康診断や人間ドックで血液検査のオプション検査を追加しようか検討している方
・すでに血液検査の結果が出ており、数値結果の見方がよくわからない方
★この記事のポイント
・血液検査では肝臓・胆道系、腎臓、膵臓などの疾患、糖尿病、脂質異常症、貧血・多血症、ホルモン異常やがんなどの病気のリスクを知ることができる
・血液検査の基本検査項目は健康診断では10項目ほどだが、人間ドックでは30項目ほど
・自身の検査結果の経年変化を把握しておくことが大切
・さらに詳細な項目を調べたい場合は人間ドックでオプション検査の追加を検討する
・オプション検査の種類は受診する医療機関によって異なるので、人間ドックの際は自分の気になる疾患に特化した検査を実施している病院を選ぶことが大切
目次
血液検査とは?
血液検査とは?
血液は体内の血管を巡り、身体中に酸素や栄養素、ホルモンなどを運んでいます。血液検査では、そうした血液を検体として取り出し、身体の異常や病気の発症リスクを調べます。健康診断や人間ドックの血液検査は、大きく下記の3種類に分けられます*1。
- 血液学検査:赤血球・血色素・白血球など、血液成分そのものを調べる検査
- 生化学検査:血液中の糖質・タンパク質・酵素などを調べる検査
- 免疫血清学検査:感染症・ホルモン・腫瘍マーカーや血中薬物濃度などから免疫機能の状態を調べる検査
血液検査でわかる病気
脂質異常症
脂質異常症は、脂肪分や糖質の摂り過ぎ、あるいは体内の脂質代謝が効率よく行われないことで血液中の脂質量が異常な値を示す病気です。脂質が血管壁に溜まって血管が狭くなることで動脈硬化の原因となります。これを放置すると心筋梗塞や脳梗塞などの命に関わる病気を引き起こします。
<おもな血液検査の項目>
HDLコレステロール、LDLコレステロール、中性脂肪(トリグリセリド)*3
糖尿病
糖尿病は、インスリンの作用不足で高血糖状態が持続してしまう病気です。高血糖状態が続くことで血管を痛め、結果としてさまざまな合併症が引き起こされます。3大合併症として糖尿病網膜症、糖尿病腎症、糖尿病神経障害があり、失明や透析につながる病気でもあります。
<おもな血液検査の項目>
ブドウ糖量(血糖)*3
貧血・多血症
赤血球数がなんらかの原因で減り、組織や細胞が酸素不足になった状態が貧血です。一方、赤血球数が基準値より多い場合は多血症の可能性があります。多血症は血栓ができやすくなることで心筋梗塞や脳梗塞の原因にもなります。
<おもな血液検査の項目>
赤血球、血色素(ヘモグロビンとも。赤血球の主成分)*2
肝臓・胆道系の疾患
肝臓の疾患には肝硬変・肝不全・肝臓がんなどがあり、胆道系の疾患には胆道がん・胆管がんなどがあります。肝臓は栄養素の合成、分解、貯蔵、有害物質の無毒化、胆汁合成などを担っており、肝細胞のひとつひとつが分解合成に必要な何百種類もの酵素を持っています。生活習慣やウイルス感染によって肝機能障害が起こると、それらの酵素が血液中に流出します。
また、肝臓で合成された胆汁は胆のうに蓄えられ、十二指腸に送られていきますが、この経路(胆道系)に石や腫瘍などができることで胆汁の流れが阻害されると、胆汁の分泌障害や肝障害を起こすことがあります。肝臓は障害が生じても自覚症状が現れにくいため、気づかないうちに病気が進行してしまうことが知られています。
<おもな血液検査の項目>
AST、ALT、γ-GT、ALP、総タンパク、アルブミン*2
腎臓の疾患
腎臓の疾患には、糖尿病腎症、慢性糸球体腎炎、ネフローゼ症候群などの病気や慢性腎臓病(CKD)などがあります。慢性腎臓病を放置すると重度の腎不全に至る可能性があります。腎臓には心臓から血液が運ばれます。血液は糸球体でろ過され、水分と老廃物は原尿となって尿細管に送られ、尿がつくられます。これらの腎機能に障害を来した場合、自覚症状がないまま疾患が進行することが多いです。
<おもな血液検査の項目>
クレアチニン、尿酸、eGFR*2
膵臓の疾患
膵臓の疾患には、膵臓がんや膵のう胞性腫瘍などがあります。膵臓には、十二指腸に膵液を分泌する外分泌機能と血液中にホルモンを分泌する内分泌機能の2つの役割があり、消化酵素の分泌、血糖値の維持や調節など、生命維持に欠かせない重要な働きを担っています。
<おもな血液検査の項目>
血清アミラーゼ*1
そのほか、血液検査ではホルモン異常やその他がんなどの疾患についても調べることができます。どのような検査があるのかは、後述の「人間ドックのオプション検査や専門ドックで追加できる血液検査」で解説していきます。
健康診断と人間ドックで血液検査はどう違うのか
特定健診・健康診断・人間ドックの違い
健康診断と人間ドックは検査目的が異なるため、検査項目にも差があります。受けたい血液検査の項目があったのに、自分が申し込んだ健診では対象外だったということにならないよう、まずは特定健診(特定健康診査)・健康診断・人間ドックの血液検査の違いを解説します。これらの違いは、おもに「目的」「法的義務の有無」「費用」の3つです。
特定健診(特定健康診査)
<目的>
特定健診はメタボリックシンドロームの該当者と予備軍を抽出するための40歳以上を対象とした健康診査です*4。メタボリックシンドロームとは、内臓脂肪の蓄積に加え、高血圧・高血糖・脂質異常症などが重複した状態のことで、特定健診はこれに着目して生活習慣病予防や早期発見につなげることを目的としています。
<法的義務の有無>
特定健診の受診には法的義務はありません。
<費用>
自治体が実施している場合、対象者は国民健康保険に加入している40歳以上で、費用は無料~数千円と比較的安価です。これは、公費負担があるためです。
健康診断
<目的>
健康診断は労働者の健康の保持増進と、就業可否や適正配置などの判断に事業主が役立てることを目的としています。
<法的義務の有無>
健康診断には法的義務があります。労働安全衛生法に基づき、事業者は常時使用する労働者に対し、1年以内ごとに1回、定期に医師による健康診断を実施しなければなりません。また労働者も事業者が行う健康診断を受ける義務があります。
<費用>
健康診断は労働者や学校に就学している人は原則として無料ですが、会社によっては一部負担金を支払うこともあります。加入中の保険組合によってはオプション検査をプラスできることがあります。
人間ドック
<目的>
人間ドックは現在の健康状態を調べ、疾患の早期発見を目的として行われます。将来の発症リスクのチェックもできるため、対策することで健康状態の保持に役立ちます。
<法的義務の有無>
人間ドックの受診には法的義務はありません。
<費用>
人間ドックは健康保険が使えないため原則自己負担です。各医療施設が自由に価格を設定できます。基本的な人間ドックの場合、相場目安は3万円程度です。ただしお住まいの自治体、加入している健康保険協会・健康保険組合、契約している保険会社などにより、補助金もしくは助成金制度が用意されていることがあります。

血液検査の基本検査項目を比較
血液検査にフォーカスした検査項目の違いについて、特定健診・健康診断・人間ドックの基本検査項目の比較表をまとめました。太字は、いずれの場合でも実施される項目です。
| 検査項目(太字はいずれの場合でも実施される項目) | 特定健診*5 | 健康診断 (定期)*6 |
人間ドック*7 | |
|---|---|---|---|---|
| 肝臓系検査 | 総タンパク | – | – | 〇 |
| アルブミン | – | – | 〇 | |
| AST(GOT) | 〇 | 〇 | 〇 | |
| ALT(GPT) | 〇 | 〇 | 〇 | |
| γ-GT(γ-GTP) | 〇 | 〇 | 〇 | |
| ALP | – | – | 〇 | |
| 総ビリルビン | – | – | 〇 | |
| 腎臓系検査 | クレアチニン(Cr) | △※1 | △※1 | 〇 |
| eGFR(イージーエフアール) | △※1 | △※1 | 〇 | |
| 尿酸(UA) | – | – | 〇 | |
| 脂質系検査 | 総コレステロール | △※2 | △※2 | 〇 |
| 中性脂肪(TG)(トリグリセリド) | 〇 | 〇 | 〇 | |
| HDLコレステロール | 〇 | 〇 | 〇 | |
| LDLコレステロール | 〇 | 〇 | 〇 | |
| Non-HDLコレステロール | △※2 | △※2 | 〇 | |
| 糖代謝系検査 | 血糖値:空腹時血糖(FPG) | 〇※3 | 〇※3 | 〇 |
| HbA1c | 〇※3 | 〇※3 | 〇 | |
| 随時血糖 | △※3 | △※3 | △※4 | |
| 血球系検査 | 赤血球(RBC) | △※1 | 〇 | 〇 |
| 血色素(Hb)(ヘモグロビン) | △※1 | 〇 | 〇 | |
| ヘマトクリット(Ht) | △※1 | – | 〇 | |
| MCV | – | – | 〇 | |
| MCH | – | – | 〇 | |
| MCHC | – | – | 〇 | |
| 白血球(WBC) | – | – | 〇 | |
| 血小板数(PLT) | – | – | 〇 | |
| 感染症系検査 | CRP | – | – | 〇 |
| HBs抗原 | – | – | ●※5 | |
| 梅毒反応 | – | – | ●※5 | |
| その他の検査 | 血液型検査(ABO式、Rh式) | – | – | ●※5 |
※2:中性脂肪が400mg/dl 以上の場合または食後採血の場合は、LDLコレステロールに代えて Non-HDLコレステロール(総コレステロールからHDLコレステロールを除いたもの)で評価
※3:空腹時血糖またはHbA1cで検査を実施。ただし医師の判断に基づき、空腹時血糖・HbA1cの両検査を実施する場合や、やむを得ず随時血糖による検査を行う場合もある
※4:二日ドックの場合は基本項目となるが、糖尿病と判明している場合は省略し「空腹時血糖」を実施
※5:本人の申し出により実施可
血液検査の基本検査項目の数は、特定健診・健康診断では10項目程度、人間ドックは30項目程度であることがわかります。なお、問診や診察次第では、上記以外に貧血や肝炎ウイルスの項目を追加できることがあります。また、人間ドックでは腫瘍マーカーなどもオプション検査として受診できることがあります。追加したい検査がある場合、種類や条件を事前に医療施設に確認しておくとよいでしょう。人間ドックのオプション検査については、後述の「人間ドックのオプション検査や専門ドックで追加できる血液検査」で紹介しています。
血液検査の結果の見方―基本項目ごとに検査結果からわかること
検査結果に記載されている基準範囲(基準値)とは
血液検査の結果は「基準範囲(基準値)」と照合され、異常の有無が判断されます。基準範囲は以下のように算出されています。
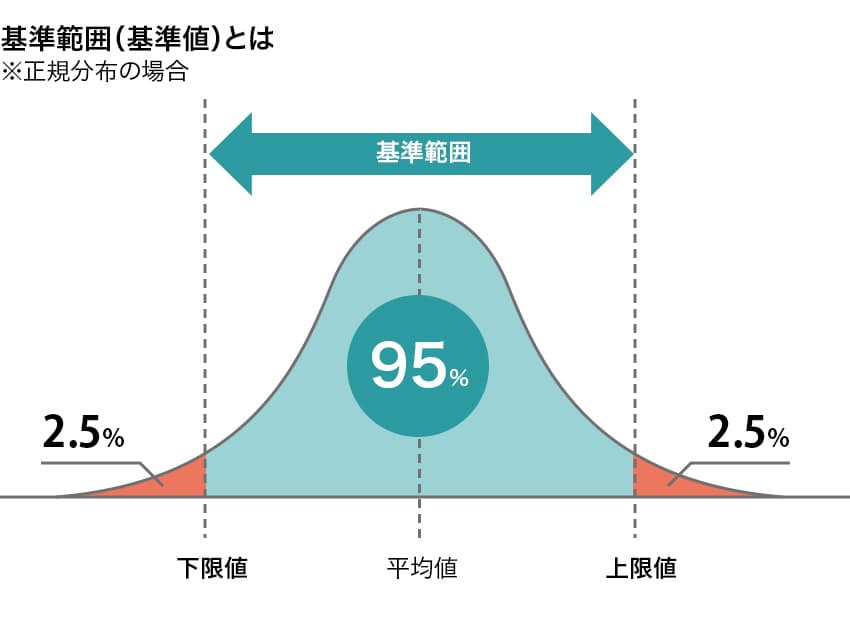
病気がなく健康な人の集団の測定結果を集計すると、通常、上図のように平均値をはさんで左右対称の山型になるとされています。このうち極端に数値が高い2.5%と低い2.5%を除き、この平均値をはさんだ95%の含まれる範囲が「基準範囲(基準値)」として用いられています*8。
肝臓系の検査
総タンパク(TP)
総タンパク(TP)とは、血液中のタンパク質全体の濃度をあらわします。血液中のタンパク質のほとんどは肝臓でつくられるため、総タンパクの値を見ることで、自己免疫疾患や肝機能などに異常がないかがわかります。健康や栄養状態の指標としても用いられます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 総タンパク(TP) | 6.5~7.9 | 8.0~8.3 | 6.2~6.4 | 6.1以下、8.4以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:多発性骨髄腫、脱水(血液濃縮)、慢性肝炎、肝硬変、膠原病、高蛋白血症など
・値が低い場合:栄養不良、肝臓障害、ネフローゼ症候群などの腎臓疾患、慢性消耗性疾患など
アルブミン
アルブミンは血液中のタンパク質のなかで最も多い、肝臓で作られる血清タンパクのひとつです。肝機能に障害があるとタンパク質合成能力が低下するため、アルブミンの数値は低くなります。栄養状態の指標としても用いられます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| アルブミン | 3.9以上 | – | 3.7~3.8 | 3.6以下 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
肝臓障害、ネフローゼ症候群などの腎臓疾患、栄養不良、慢性消耗性疾患など
AST(GOT)・ALT(GPT)
AST(GOT)はアスパラギン酸アミノトランスフェラーゼの略称で、肝臓、心臓、筋肉などの障害に反応します。ALT(GPT)はアラニンアミノトランスフェラーゼの略称で、とくに肝臓の障害に反応します。どちらも肝臓の細胞内に多い酵素で、肝機能の障害により肝臓の細胞が壊れることで血液中に流出し、これらの数値が上昇します。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| AST(GOT) | 30以下 | 31~35 | 36~50 | 51以上 |
| ALT(GPT) | 30以下 | 31~40 | 41~50 | 51以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
心筋梗塞などの心臓疾患、肝臓疾患など
γ-GT(γ-GTP)
γ-GT(γ-GTP)はガンマ-グルタミルトランスペプチターゼの略称で、胆道から分泌されるアミノ酸合成に欠かせない酵素で、肝臓の解毒作用にも関わっています。アルコールによって肝臓での合成が促進するため、飲酒量に比例して値が上昇します。飲酒をしていないのにγ-GTの値が高い場合は、肥満、脂肪肝などが考えられるほか、胆道が詰まるなどして胆汁の流れに異常がある場合にも値が上昇します。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| γ-GT(γ-GTP) | 50以下 | 51~80 | 81~100 | 101以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
アルコール性肝障害、慢性肝炎、胆汁うっ滞、薬剤性肝障害など
ALP
アルカリフォスファターゼの略称です。ALPはアルカリ性の状況下でリン酸化合物を分解する酵素です。肝臓、骨、小腸などに多く含まれ、これらの部位に障害があると血液中に流出してきます。
| 基準値下限 | 基準値上限 | |
|---|---|---|
| ALP | 110 | 360 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*10,*11
急性肝炎、慢性肝炎、肝硬変、肝がんなどの肝臓疾患、閉塞性黄疸、胆石症、胆道がんなどの胆道系疾患、骨疾患など
総ビリルビン
ビリルビンは赤血球が破壊されるときに、その成分であるヘモグロビンが分解されてできる色素です。肝障害で増加するため、肝臓や胆道系の疾患、黄疸の程度を知ることができます。
| 基準値下限 | 基準値上限 | |
|---|---|---|
| 総ビリルビン | 0.0 | 1.1 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*10,*11
黄疸、急性肝炎・慢性肝炎・肝硬変・肝がんなどの肝臓疾患、胆石症・胆のうがん、胆管がん、膵臓がんなどの胆道系疾患、溶血性貧血など
腎臓系の検査
クレアチニン(Cr)
クレアチニン(Cr)は筋肉運動のエネルギーとして重要な働きをするクレアチンが代謝されたあとの老廃物です。クレアチニンは腎臓でろ過されたあと尿中に排泄されますが、腎機能が低下していると、血液中に増えていきます。
| 性別 | 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|---|
| クレアチニン(Cr) | 男 | 1.00以下 | 1.01~1.09 | 1.10~1.29 | 1.30以上 |
| 女 | 0.70以下 | 0.71~0.79 | 0.80~0.99 | 1.00以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10
腎機能障害など
eGFR(イージーエフアール)
eGFRはクレアチニンの値から計算されます。腎機能の低下がわかるため、慢性腎臓病(CKD)の評価に用いられます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| eGFR | 60.0以上 | – | 45.0~59.9 | 44.9以下 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*12
腎機能障害、慢性腎臓病(CKD)など
尿酸(UA)
身体の細胞の核にあるプリン体が分解されると尿酸がつくられます。尿酸値が高い場合を高尿酸血症といい、この状態が続くと結晶化して関節にたまり、突然関節痛を起こします。これが痛風発作です。また尿路結石や腎障害も生じやすくなります。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 尿酸(UA) | 2.1~7.0 | 7.1~7.9 | 2.0以下、8.0~8.9 | 9.0以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
高尿酸血症、痛風、尿路結石、白血病、多発性骨髄腫など
脂質系の検査
総コレステロール
コレステロールは身体の主要脂質成分のひとつで、細胞やホルモンなどをつくるために不可欠な物質です。総コレステロールは、おもにHDLコレステロール(善玉コレステロール)とLDLコレステロール(悪玉コレステロール)を合わせたものです。
| 基準値下限 | 基準値上限 | |
|---|---|---|
| 総コレステロール | 130 | 219 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*10,*11
・値が高い場合:脂質異常症、肥満、糖尿病、脂肪肝など
・値が低い場合:栄養不良、肝臓疾患など
HDLコレステロール
善玉コレステロールとも呼ばれ、血液中の悪玉コレステロールを回収します。この値が低いと、動脈硬化の危険性が高くなります。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| HDLコレステロール | 40以上 | – | 35~39 | 34以下 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
脂質異常症、肥満など
LDLコレステロール
悪玉コレステロールと呼ばれ、身体中にコレステロールを運ぶ働きをしています。多すぎると血管壁に沈着して動脈硬化を進行させ、心筋梗塞や脳梗塞を起こすリスクが高まります。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| LDLコレステロール | 60~119 | 120~139 | 140~179 | 59以下、180以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10
脂質異常症、肥満など
Non-HDLコレステロール
総コレステロール値からHDL-コレステロール値を減じた値で、善玉コレステロール以外の、すべての動脈硬化を引き起こすコレステロールを指します。中性脂肪の値が400mg/dL以上の場合や食後採血の場合にも用いられます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| Non-HDL コレステロール | 90~149 | 150~169 | 170~209 | 89以下、210以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2
・値が高い場合:脂質代謝異常、甲状腺機能低下症、家族性高脂血症など
・値が低い場合:栄養吸収障害、低βリポたんぱく血症、肝硬変など
中性脂肪(TG)
中性脂肪(TG)はトリグリセリド(トリグリセライド)と呼ばれ、食物からの糖質より肝臓で合成され、全身に供給されます。増えると内臓脂肪として蓄積されます。血液中の中性脂肪が多いと、血液はドロドロして流れが悪くなり、動脈硬化が起こりやすくなったり血栓ができやすくなったりし、心筋梗塞や脳梗塞の危険性が高まります。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 中性脂肪(TG) | 30~149 | 150~299 | 300~499 | 29以下、500以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:脂質異常症、肥満、過食、糖尿病など
・値が低い場合:低βリポたんぱく血症、低栄養、肝臓疾患、甲状腺機能亢進症など
この検査は何のための検査?「中性脂肪(TG、トリグリセリド)」
糖代謝系の検査
空腹時血糖(FPG)
血液中のブドウ糖の量を測り、糖尿病を発見するための検査です。血糖値は原則、空腹時の値で評価します。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 空腹時血糖(FPG) | 99以下 | 100~109 | 110~125 | 126以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
糖尿病、膵臓疾患、内分泌異常など
HbA1c(ヘモグロビンA1c)
赤血球に含まれるヘモグロビンのうち、ブドウ糖と結合しているのがHbA1c(ヘモグロビンA1c)で、血液中のブドウ糖が多いほど増加するため、糖尿病の評価に用いられます。赤血球の寿命は120日ほどのため、過去1~2ヶ月間の平均血糖値を反映しています。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| HbA1c | 5.5以下 | 5.6~5.9 | 6.0~6.4 | 6.5以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
糖尿病など
この検査は何のための検査?「HbA1c(ヘモグロビンA1c)」
血球系の検査
赤血球数(RBC)・血色素(Hb:ヘモグロビン)
赤血球に含まれる赤い色素であるヘモグロビンは体内に酸素を運ぶ働きをします。赤血球数(RBC)や血色素(Hb:ヘモグロビン)の量を調べることで貧血の程度がわかります。貧血には消化管の出血などの病気が隠れている可能性があるため、大きな病気を見逃さないためにも貧血の程度を知ることは大切です。
| 性別 | 基準値下限 | 基準値上限 | |
|---|---|---|---|
| 赤血球数(RBC) | 男 | 427 | 570 |
| 女 | 376 | 500 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
| 性別 | 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|---|
| 血色素(Hb:ヘモグロビン) | 男 | 13.1~16.3 | 16.4~18.0 | 12.1~13.0 | 12.0以下、18.1以上 |
| 女 | 12.1~14.5 | 14.6~16.0 | 11.1~12.0 | 11.0以下、16.1以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:多血症、脱水状態など
・値が低い場合:鉄・ビタミンB12・葉酸の欠乏、腎臓障害などによる貧血、再生不良性貧血、がんなど
ヘマトクリット(Ht)
ヘマトクリット(Ht)は、血液全体に占める赤血球の割合を示します。これにより貧血の有無や重症度を調べます。赤血球数や血色素(ヘモグロビン)の結果と組み合わせて分析することで、どのタイプの貧血なのかを診断することができます。
| 性別 | 基準値下限 | 基準値上限 | |
|---|---|---|---|
| ヘマトクリット(Ht) | 男 | 39.8 | 51.8 |
| 女 | 33.4 | 44.9 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:多血症、脱水状態など
・値が低い場合:鉄・ビタミンB12・葉酸の欠乏、腎臓障害などによる貧血、再生不良性貧血、がんなど
MCV・MCH・MCHC
血液検査の赤血球数、ヘモグロビン量、ヘマトクリット値から計算した値で、3つあわせて「赤血球恒数」と呼ばれ、貧血の種類を診断するのに用いられます。MCVは赤血球の平均の大きさ(平均赤血球容積)、MCHは赤血球に含まれるヘモグロビン量で色の濃さ(平均赤血球ヘモグロビン量)、MCHCは赤血球に含まれるヘモグロビンの割合(平均赤血球ヘモグロビン濃度)をそれぞれ示します。
| 性別 | 基準値下限 | 基準値上限 | |
|---|---|---|---|
| MCV | 男 | 83 | 102 |
| 女 | 79 | 100 |
<疑われる病気・状態>*2
・値が高い場合:ビタミンB12欠乏性貧血、葉酸欠乏性貧血、過剰飲酒など
・値が低い場合:鉄欠乏性貧血、慢性炎症にともなう貧血など
| 性別 | 基準値下限 | 基準値上限 | |
|---|---|---|---|
| MCH | 男 | 28.0 | 34.6 |
| 女 | 26.3 | 34.3 |
| 性別 | 基準値下限 | 基準値上限 | |
|---|---|---|---|
| MCHC | 男 | 31.6 | 36.6 |
| 女 | 30.7 | 36.6 |
日本予防医学協会「検査結果の見方」*12 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
白血球数
白血球は外部から侵入してきた細菌やウイルスなどの異物から身体を守ります。異物の侵入を感知すると、白血球はすぐに増殖して殺菌します。正常なら異物がなくなれば元の数値に戻ります。数値が高いもしくは低い状態が続いている場合はなんらかの病気が疑われます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 白血球数 | 3.1~8.4 | 8.5~8.9 | 9.0~9.9 | 3.0以下、10.0以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:急性感染症などの炎症、ストレス、白血病など
・値が低い場合:薬物アレルギー、再生不良性貧血など
血小板数
血小板には血管が損傷した際、出血した部位に集まって止血する働きがあります。血小板数が少なすぎれば出血しやすく、多すぎると血管内で血栓ができやすくなります。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| 血小板数 | 14.5~32.9 | 12.3~14.4、33.0~39.9 | 10.0~12.2 | 9.9以下、40.4以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
・値が高い場合:血小板血症、多血症、白血病など
・値が低い場合:再生不良性貧血、血小板減少性紫斑病、白血病、肝硬変など
その他の検査
CRP
CRPはC反応性タンパク(C-reactive protein)の略称で、炎症マーカーとも呼ばれ、感染症や組織の損傷などにより体内に炎症が起こると血液中に増える急性反応物質のひとつです。体内に細菌、ウイルス感染、炎症、がんなど何かしらの異変が起きていないかを調べるために用いられます。
| 基準範囲 | 軽度異常 | 要再検査・生活改善 | 要精密検査・治療 | |
|---|---|---|---|---|
| CRP | 0.30以下 | 0.31~0.99 | – | 1.00以上 |
日本人間ドック学会「判定区分 2022年度版」*9 参照
※ただし、基準範囲(基準値)は医療施設により異なることがある
<疑われる病気・状態>*2,*10,*11
感染症、炎症、がんなど
HBs抗原
B型肝炎ウイルスの感染を調べます。HBs抗原が陽性の場合は現在B型肝炎に感染していることを示します。
| 基準範囲 | 要精密検査・治療 | |
|---|---|---|
| HBs抗原 | 陰性 | 陽性 |
※ただし、基準範囲(基準値)は医療施設により異なることがある
この検査は何のための検査?「B型肝炎ウイルス(HBs抗原、HBs抗体)」
HCV抗体
C型肝炎ウイルスの感染を調べます。HCV抗体が陽性の場合は、C型肝炎ウイルスに感染している、もしくは過去に感染したことがある可能性が高いことを示します。
| 基準範囲 | 要精密検査・治療 | |
|---|---|---|
| HCV抗体 | 陰性 | 陽性 |
※ただし、基準範囲(基準値)は医療施設により異なることがある
この検査は何のための検査?「C型肝炎ウイルス(HCV抗体)」
梅毒
梅毒に感染しているかを調べます。結核、膠原病など梅毒以外でも陽性になることがあるため、陽性の場合は精密検査が必要となります。
| 基準範囲 | 要精密検査・治療 | |
|---|---|---|
| 梅毒 | 陰性 | 陽性 |
※ただし、基準範囲(基準値)は医療施設により異なることがある
検査結果の経年変化を把握しておくことが大切
基準範囲は疾患の有無を疑う目安になりますが、基準範囲だったとしても自分自身の検査値がどのように変化しているかを知っておくことは大切です。たとえば、ある検査の数値が過去5年間の結果水準の2倍だった場合、基準範囲内であっても注視すべきと評価することができます。経年変化がわかっていれば、自身の健康管理に役立てることができます。毎年、健康診断や人間ドックを受ける意義はここにあります。
人間ドックのオプション検査や専門ドックで追加できる血液検査
一般的な人間ドックに追加する検査のことを「オプション検査」と呼びます。特定の部位を重点的に調べたり、一般的な人間ドックには含まれていない部位を調べたりするときに活用します。なかには人間ドックのほかの項目と組み合わせることで有用とされるものもあります。
腫瘍マーカー検査
身体のどこかにがんができると、血液や尿のなかに特別なタンパク質、酵素などが増加します。腫瘍マーカー検査ではこうした物質を測定します。以下は部位別の代表的な腫瘍マーカーです。
| おもな部位 | 代表的な腫瘍マーカー*13 |
|---|---|
| 胃がん | CEA、CA19-9 |
| 大腸がん | CEA、CA19-9、p53抗体 |
| 肝細胞がん | AFP、PIVKA-Ⅱ、AFP-L3 |
| 胆道がん | CA19-9、CEA |
| 膵臓がん | CA19-9、Span-1、DUPAN-2、CEA、CA50 |
| 前立腺がん | PSA |
| 子宮頸がん | SCC、CA125、CEA |
| 卵巣がん | CA125 |
費用の目安は腫瘍マーカー1種類ごとに2,000~3,000円前後です。人間ドックで行われる腫瘍マーカー検査は、あくまでがんの可能性を探るための検査です。検査の数値が高いからといってがんが必ずしも存在するわけではなく、反対に検査の数値が低いからといって完全にがんを否定できるものでもありません。腫瘍マーカーの検査だけでがんを早期発見することは難しく、CT・MRI・内視鏡・超音波(エコー)といった画像検査と組み合わせることで、よりがんの発見率を高めることにつながります。なお、腫瘍マーカーのうち比較的精度の高いのはPSAで、前立線がん検診の検査手法として一般的です。
リスク検査
リスク検査では現在がんなどの病気である可能性や将来的な発症リスクを調べます。人間ドックなどのがん検査や生活習慣病の検査と併用することで、より評価しやすくなります。
| 代表的な項目 | 説明 | リスクがわかる病気 | 費用の目安 |
|---|---|---|---|
| 胃がんリスク検査(ABC検査)*14 | 血液中のピロリ抗体の量とペプシノゲン値を調べ、胃がんリスクを判定 | ピロリ菌が関係する胃がん・胃潰瘍・十二指腸潰瘍、胃炎など | 3,000~5,000円前後 |
| アミノインデックス®検査(AICS・AILS)*15 | 血液中のアミノ酸濃度バランスの特徴的な変動からリスクを判定 【AICS】現在がんである可能性を調べる 【AILS】将来、脳卒中・心筋梗塞、糖尿病などの生活習慣病を発症する可能性を調べる | 【AICS】 ・男性:胃がん、肺がん、大腸がん、膵臓がん、前立腺がん ・女性のみ:胃がん、肺がん、大腸がん、膵臓がん、乳腺がん、子宮がん、卵巣がん 【AILS】 ・10年以内の脳卒中・心筋梗塞発症リスク ・4年以内の糖尿病発症リスク | 2~3万円前後 |
| LOX-index®(ロックスインデックス)検査*16 | 血液中のLAB(酸化変性LDL:超悪玉コレステロール)と それと結合して動脈硬化を進行させるLOX-1の2つの物質を測定することで 動脈硬化の進行を判定し、脳梗塞・心筋梗塞の発症リスクの指標とする | 動脈硬化の進行、脳梗塞・心筋梗塞の発症リスク | 1~2万円前後 |
上記のリスク検査は生涯にわたってのリスクを予測するものではないため、検査結果でがんや生活習慣病などの病気のリスクが低かったとしても、定期的ながん検査を受けることが推奨されています。
その他、専門ドックなどに含まれる検査
以下の血液検査は専門ドックなど、さらに詳しく検査したい方のためのコースやプランに含まれていることが多いものです。
甲状腺ホルモン(TSH、T3、T4)*10
遊離トリヨードサイロニン(FT3)、遊離サイロキシン(FT4)は甲状腺ホルモンで、人体のエネルギー代謝を調節します。このFT3・FT4の分泌量は、甲状腺刺激ホルモン(TSH)によって調節されています。これら3つのホルモンを同時に検査することで、甲状腺機能の異常の有無を調べます。この血液検査により、甲状腺機能低下症(粘液水腫など)や甲状腺機能亢進症(バセドウ病気など)などの病気を見つけられる可能性があります。
この検査は何のための検査?「甲状腺ホルモン(TSH、T3、T4)」
血清アミラーゼ*10
血清アミラーゼは膵臓の検査で用いられる代表的な項目です。アミラーゼは糖質を分解する消化酵素のひとつで、膵臓や唾液腺に多く含まれます。血液中に含まれるアミラーゼを調べることで、膵臓・唾液腺などの状態をみるのに役立ちます。この血液検査により、膵臓疾患や唾液腺疾患などを見つけられる可能性があります。
もし、ほかにも受けてみたい血液検査の項目があれば、人間ドックの予約前によく確認しておくことをおすすめします。
血液検査の注意点
予約時に注意することは?
特定健診や健康診断では、血液検査に含まれる検査項目はおおむね一律です。一方、人間ドックの血液検査の検査項目やオプション検査の種類は、受診する医療機関によって異なります。気になる疾患などがあれば、それに特化した検査を行っている病院を選びましょう。しかしながら、たくさんのオプション検査を受けるのがよいというわけでもありません。オプション検査の数を増やすと、当然ですが金銭的な負担が大きくなります。年齢や性別によって発症リスクが高くなる疾患があるため、人間ドックでオプション検査を検討する際は、年齢や性別に合わせたコースやプランを決めるのが理想的です。
血液検査の前日~当日に注意することは?
検査前の注意点
日頃の健康状態を調べるため、基本はいつも通りの生活で臨むようにします。ただし血液検査は前日の食事、飲酒、服薬の内容が検査結果に影響します。とくに食事の前後で「血糖値」と「中性脂肪」は大きく変化するため、食事のタイミングによっては検査を実施できない場合もあります。受診する医療施設の指示や注意事項を事前によく確認しておくことが大切です。
検査後の注意点
血液検査の採血量は約15ml(大さじ1程度)で*17、採血による身体への影響は低いと考えられています。また近年の血液検査では、検査項目が複数あっても針の挿入は一度のみで、真空管のみ入れ替えていく方法が主流のため、身体的負担は比較的軽いと言えます。採血後、具合が悪くなければ入浴など日常生活に制限はありませんが、激しい運動は控えましょう。検査終了後に注意事項を伝えられる場合もあります。
参考資料
*1.国立病院機構 東京病院 各検査について
*2.日本人間ドック学会 血液検査
*3.厚生労働省 e-ヘルスネット 生活習慣病予防
*4.厚生労働省 特定健診・特定保健指導について
*5.厚生労働省 e-ヘルスネット 特定健康診査の検査項目
*6.厚生労働省「労働安全衛生法に基づく健康診断を実施しましょう」
*7.日本人間ドック学会「2022年度 一日ドック基本検査項目表」
*8.東京大学医学部附属病院 検査部 検査結果について
*9.日本人間ドック学会 基本検査項目/判定区分
*10.国立病院機構 東近江総合医療センター 研究検査科「血液検査結果の見方」
*11.日本衛生検査所協会 検査と病気の関係 検査項目と疾患
*12.日本予防医学協会 検査結果の見方
*13.国立がん研究センター がん情報サービス 腫瘍マーカー検査とは
*14.関東ITソフトウェア健康保険組合「30歳以上の『胃がんリスク検査』」
*15.味の素株式会社 アミノインデックス®
*16.株式会社プリメディカ LOX-index®(ロックス・インデックス)
*17.横浜市立大学附属市民総合医療センター 臨床検査部 採血Q&A